Fettstoffwechselstörungen (Hyperlipoproteinämien)
Download Fettstoffwechselstörungen (PDF, 805 KB)
Download Fettstoffwechselstörungen (DOC, 1600 KB)
Download Fettstoffwechselstörungen (ODT, 2200 KB)
Ausschnitte aus:
www.ernaehrung.de/tipps/fettstoffwechselstoerungen/fett11.php.
www.lipid-liga.de.
Hyperlipoproteinämien werden durch den Normwerten gegenüber veränderten Cholesterin- und Triglyceridwerten im Blut angezeigt.
Man unterscheidet:
| primäre Hyperlipoproteinämie | sekundäre Hyperlipoproteinämie |
|---|---|
| vererbbare Stoffwechselerkrankung Krankheitsbild: erhöhter Blutcholesterinspiegel betroffen etwa 30 % der Bevölkerung |
Folgeerkrankung von: Übergewicht, Diabetes mellitus, Alkoholmissbrauch u. a. Krankheitsbild: erhöhter Blutfettspiegel betroffen etwa 70 % der Bevölkerung |
Die häufigsten Fettstoffwechselstörungen sind:
- Hypercholesterinämie = zu hoher Cholesterinanteil im Blut
- Hypertriglyceridämie = zu viele Triglyceride im Blut
- kombinierte Hyperlipidämie = Hypertriglyceridämie + Hypercholesterinämie
|
LDL-Cholesterin mg/dl (mmol/l) |
Triglyzeride mg/dl (mmol/l) |
|
|
0 - 1 Risikofaktor |
< 160 |
< 150 |
|
mit zwei oder mehr |
< 130 |
< 150 |
|
mit zwei oder mehr |
< 130 |
< 150 |
|
bei manifester koronarer |
< 100 |
< 150 |
Zielwerte für LDL-Cholesterin und Triglyzeride nach den Leitlinien des National Cholesterol Education Program (NCEP), 2001 und der Aktualisierung aus dem Jahr 2004.
Risikofaktoren:
- Alter (Männer älter als 45 Jahre; Frauen älter als 55 Jahre oder vorzeitige Menopause)
- HDL-Cholesterin < 40 mg/dl (1,03 mmol/l)
- Rauchen
- Hypertonie (= 140/90 mmHg oder antihypertensive Behandlung)
- positive Familienanamnese für koronare Herzkrankheit
Ein HDL-C > 60 mg/dl (1,55 mmol/l) neutralisiert einen anderen Risikofaktor, daher kann bei der Therapieentscheidung ein Risikofaktor abgezogen werden. Eine hohe Serumcholesterin-Konzentration durch eine Erhöhung des LDL-Cholesterins ist ein wichtiger Risikofaktor bei der Entstehung der koronaren Herzkrankheit und des Herzinfarktes.
Bei den Patienten sind oft nicht nur das Cholesterin, sondern auch die Triglyceride erhöht. Diese kombinierte Fettstoffwechselstörung findet sich gehäuft bei über-gewichtigen Patienten, die zusätzlich noch an einem Bluthochdruck und einem Diabetes Typ 2 erkrankt sind, und ist ein zusätzlicher Risikofaktor für Herz-Kreislauf-Erkrankungen.
Weitere Risikofaktoren Neben einem erhöhten Cholesterinspiegel und/oder erhöhten Blutfettwerten spielen auch andere Risikofaktoren eine entscheidende Rolle bei der Entstehung von Herz-Kreislauferkrankungen:
Die wichtigsten sind:
- Rauchen
- Übergewicht
- Bluthochdruck
- Bewegungsmangel
- Diabetes mellitus
Das Fatale ist, dass sich mit jedem zusätzlichen Risikofaktor das Gesamtrisiko um ein Vielfaches erhöht!
Die Blutgefäße werden enger.
Zunächst verursachen erhöhte Blutfette keine spürbaren Beschwerden. Im Verlauf der Zeit führen sie jedoch zu Schäden an den Blutgefäßen. Durch Ablagerungen von Cholesterin und anderen Substanzen an den Gefäßwänden wird der Innendurchmesser der Blutgefäße langsam enger und die Gefäßwände starrer und poröser.
Man spricht dann von arteriosklerotisch veränderten Gefäßen.
Abbildungen einfügen Abbildung normales Blutgefäß/arteriosklerotisch verändertes Blutgefäß
Das Blut kann dann durch ein arteriosklerotisch verändertes Gefäß nicht mehr ungehindert hindurchfließen. Dies kann überall im Körper zu Durchblutungsstörungen und den damit verbundenen Komplikationen führen.
Zu den wichtigsten Erkrankungen, die bei Menschen mit Hyperlipoproteinämien auftreten, gehören:
Angina pectoris
Durch die Verkalkung der Herzkranzgefäße gerät der Herzmuskel in Durchblutungsnot. Es entsteht die sog. Angina pectoris (Enge der Brust). Ein solcher Herzanfall kündigt sich z. B. durch einen bohrenden Schmerz in der linken Brustseite mit Ausstrahlung in den linken Arm an.
Herzinfarkt
Führt die Verengung und Verkalkung eines Astes oder mehrerer Äste der Herzkranz-gefäße zu einem völligen Verschluss derselben, so stirbt der abhängige Bezirk des Herzmuskels aufgrund der fehlenden Blutversorgung ab. Es entwickelt sich ein lebensbedrohlicher Herzinfarkt.
Schlaganfall
Wenn das Gehirn von der lebensnotwendigen Blutzufuhr abgeschnitten wird oder wenn diese durch die Gefäßverengung stark eingeschränkt ist, kann als schlimmste Folge der Schlaganfall auftreten. Als zweiter Mechanismus kann das Einreißen von porös gewordenen Blutgefäßen zu einer Einblutung in das Gehirn führen. Je nach dem, wie viele und welche Bereiche des Gehirns betroffen sind, können bleibende Lähmungserscheinungen, Sprachstörungen oder der Tod daraus resultieren.
Durchblutungsstörungen in den Beinen
Auch die Arterien in den Beinen können durch Ablagerungen so verengt sein, dass die Versorgung mit Blut gestört ist. Der damit verbundene Sauerstoffmangel führt zunächst zu Muskelschmerzen. Im weiteren Verlauf kann es zur Verschlusskrankheit kommen.
Therapeutisches Vorgehen
Die klinische Wirksamkeit von lipidregulierenden Maßnahmen konnte in nahezu allen Interventionsstudien nachgewiesen werden. Je höher das Gesamtrisiko und die Ausgangswerte lagen und je effektiver die LDL-Cholesterinsenkung durchgeführt wurde, desto ausgeprägter war der günstige Einfluss auf den Verlauf der koronaren Herzkrankheit.
Klinische Wirksamkeit therapeutischer nicht medikamentöser Maßnahmen
a) bei erhöhtem LDL-Cholesterin
- kaloriengerechte Ernährung
- Reduktion von Nahrungsfett
- Ersatz gesättigter Fettsäuren durch ein- oder mehrfach ungesättigte Fettsäuren
- Einschränkung der Cholesterinzufuhr auf 300 mg pro Tag
- Erhöhung des Ballaststoffanteils
b) bei Hypertriglyzeridämie
- Zur Senkung hoher Triglyzeridkonzentrationen steht Alkoholkarenz im Vordergrund.
- Anstelle von leicht resorbierbaren Zuckern sollten ballaststoffreiche Kohlenhydratträger bevorzugt werden.
- fettarme Kost
Bei allen Fettstoffwechselstörungen ist regelmäßige körperliche Aktivität und bei Übergewicht (Bauchumfang: Frauen > 88 cm, Männer > 102 cm; Body-Mass-Index > 25 kg/m²) eine anhaltende Gewichtsreduktion empfehlenswert. Günstig sind aus-dauerorientierte Aktivitäten (Walking, forciertes Spazierengehen, Radfahren und Schwimmen) von 30 Minuten pro Tag. Bei Umfängen von 30 Minuten pro Aktivitätseinheit sind bereits moderate Intensitäten (50 % maximale Herzfrequenz) und Häufigkeiten (mindestens 3 mal/Woche) nützlich.


Aufgabe
Tabelle 1 zeigt als Ergebnis neuerer Untersuchungen den Effekt verschiedener Fettsäuren auf die Cholesterin-Fraktionen bzw. den Gesamtcholesterinspiegel im Blut.
In Tabelle 2 ist die Fettsäurenzusammensetzung einiger Nahrungsfette angegeben. Abbildung 1 zeigt die Abhängigkeit des Arterioskleroserisikos vom Cholesterinwert.
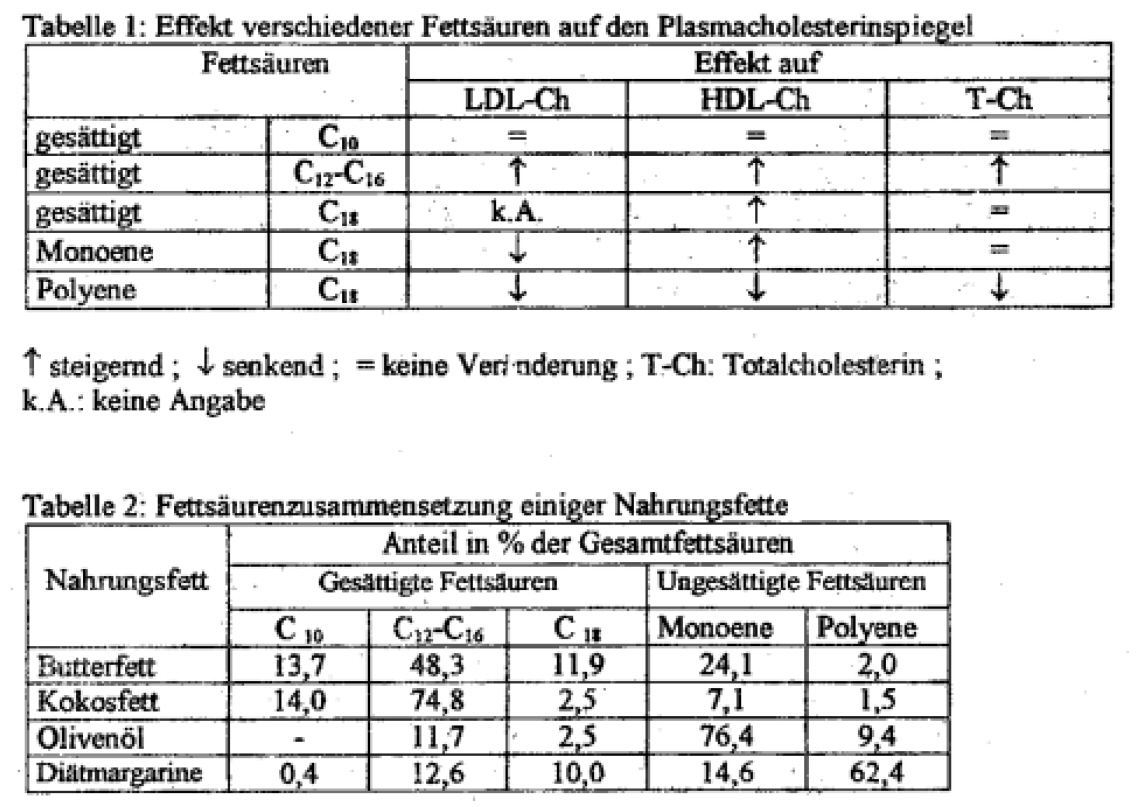
Abbildung 1
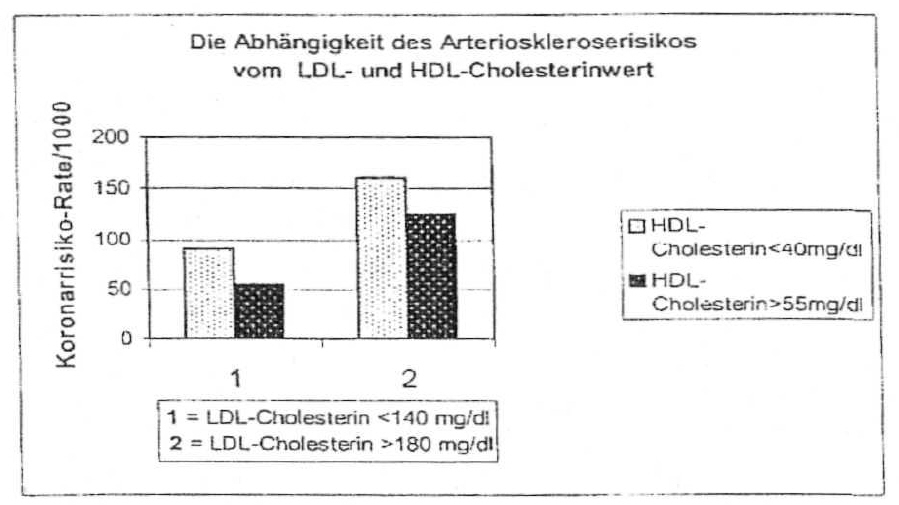
Hinweis zur Koronarrisiko-Rate/1000:
Koronarrisiko-Rate = 100 heißt beispielsweise, dass von 1000 Personen 100 Personen eine Herz-Kreislauf-Erkrankung bekommen.
- Beschreiben Sie die Funktion der HDL- und LDL-Lipoproteinfraktion im Organismus.
- Beurteilen Sie anhand Tabelle 1 die Eignung der Nahrungsfette aus Tabelle 2 bei vorliegender Arteriosklerose.
- Interpretieren Sie die Graphik hinsichtlich des Risikos einer koronaren Herzerkrankung.
- Nennen Sie je 4 verschiedene Lebensmittel, die zur Diät bei einer vorliegenden Hypercholesterinämie geeignet/ungeeignet sind und begründen Sie Ihre Wahl.


